Autoimmunerkrankungen zeichnen sich durch eine fehlgeleitete Immunreaktion des Körpers aus, bei der das eigene Gewebe fälschlicherweise als fremd erkannt und angegriffen wird. Die Schilddrüse als zentrales Hormonorgan ist bei Hashimoto-Thyreoiditis das Ziel solcher Angriffe.
Die Krankheit führt zu einer chronischen Entzündung der Schilddrüse und kann langfristig deren Funktion beeinträchtigen, was wiederum eine Hypothyreose zur Folge hat – einen Zustand, bei dem die Schilddrüse zu wenige Hormone produziert. Die Symptome reichen von Müdigkeit und Gewichtszunahme über Haarausfall bis hin zu Depressionen.
Parallel sehen wir eine besorgniserregende Zunahme von Allergien – Reaktionen des Immunsystems auf an sich harmlose Substanzen aus der Umwelt wie Pollen, Nahrungsmittel oder Tierhaare. Diese Überreaktionen manifestieren sich häufig in Form von Hautausschlägen, Atembeschwerden oder Verdauungsproblemen. Der gemeinsame Nenner zwischen Autoimmunerkrankungen und Allergien liegt im Immunsystem selbst. Es scheint, als würde dieses bei beiden Bedingungen in einer fehlangepassten Weise agieren.
Es stellt sich die Frage, warum gerade jetzt ein Anstieg dieser immunologischen Erkrankungen zu verzeichnen ist. Zahlreiche Faktoren tragen zu dieser Entwicklung bei, von genetischen Prädispositionen über Umweltfaktoren bis hin zu Veränderungen in Lebensstil und Ernährung. Die wissenschaftliche Gemeinschaft ist alarmiert, denn diese Zunahme ist nicht nur ein signifikantes Problem für das Gesundheitssystem, sondern beeinträchtigt auch massiv die Lebensqualität der Betroffenen.
In diesem Artikel werden wir die Verbindung zwischen Hashimoto-Thyreoiditis und einem erhöhten Risiko für Allergien untersuchen. Wir beleuchten die zugrundeliegenden immunologischen Mechanismen und erklären, warum das Verständnis dieser Verknüpfungen entscheidend für die Entwicklung von Präventionsstrategien und wirksamen Therapien ist, aber auch wie man das angeschlagene Immunsystem stabilisieren und dessen Funktionsweise verbessern kann.
Verständnis der Hashimoto-Thyreoiditis und wie die Schilddrüsenfunktion das Immunsystem beeinflusst
Die Hashimoto-Thyreoiditis, auch bekannt als chronische lymphozytäre Thyreoiditis, ist eine langsam fortschreitende Erkrankung, die sich durch eine selbstzerstörerische Immunantwort auszeichnet und vorwiegend Frauen betrifft. Sie repräsentiert die häufigste Ursache einer Hypothyreose in Jod-reichhaltigen Gebieten.
Charakterisiert wird diese Autoimmunerkrankung durch die Infiltration von Lymphozyten, eine Art weißer Blutkörperchen, in das Schilddrüsengewebe. Diese Immunzellen zerstören Schilddrüsenzellen, was letztendlich in einem Funktionsverlust resultiert und zu einer Fibrose, dem Ersatz des normalen Schilddrüsengewebes durch Bindegewebe, führt.
Die Symptome von Hashimoto entwickeln sich in der Regel langsam und sind anfangs häufig subtil oder fehlen. Mit Fortschreiten der Krankheit treten jedoch deutliche Zeichen einer Schilddrüsenunterfunktion auf, wie Müdigkeit, Gewichtszunahme, kühle und trockene Haut, Haarausfall, Verstopfung, Heiserkeit und Menstruationsstörungen. Psychisch kann es zu einer verminderten Leistungsfähigkeit, Schlafstörungen und depressiven Verstimmungen kommen.
Die Pathophysiologie von Hashimoto ist komplex und beinhaltet eine inadäquate Immunreaktion gegen die Schilddrüsenzellen, da sie irrtümlicherweise als fremd und bedrohlich betrachtet werden. Dies führt zur Bildung von Antikörpern, vorwiegend gegen Thyreoperoxidase (TPO-Antikörper) und das Thyreoglobulin (TG-Antikörper), die eine chronische Entzündung unterhalten. Diese Entzündung stört die Schilddrüsenhormonproduktion erheblich und beeinflusst deren Freisetzung.
Die Schilddrüsenhormone Thyroxin (T4) und Triiodthyronin (T3) sind entscheidend für viele Körperfunktionen und werden von der Schilddrüse produziert und ins Blut abgegeben. Ein gut reguliertes System involviert das Gehirn (Hypothalamus und Hypophyse) und die Schilddrüse, um die Hormonspiegel zu steuern. Diese Hormone sind für Stoffwechsel, Herzfrequenz und Körpertemperatur zuständig und üben einen erheblichen Einfluss auf das Immunsystem aus. Sie modulieren die Reifung, Differenzierung, Aktivierung und Apoptose der Immunzellen.
Interessanterweise kann der durch Hashimoto verursachte Mangel an Schilddrüsenhormonen das Immunsystem schwächen, zu einer Anfälligkeit für Infektionen führen und sogar das Allergierisiko erhöhen. Bei einer geschwächten Schilddrüsenfunktion wird insbesondere die Histaminproduktion beeinträchtigt. Dieser Botenstoff spielt bei allergischen Reaktionen eine wichtige Rolle und wird von Mastzellen bei Kontakt mit einem Allergen freigesetzt, was zu Juckreiz, Rötung und weiteren Allergiesymptomen führen kann.
Eine Schilddrüsenunterfunktion kann das Immunsystem aus dem Gleichgewicht bringen und insbesondere die Mastzellen sensibilisieren, was wiederum zu einem gesteigerten Risiko für Allergien beiträgt, darunter Heuschnupfen, Asthma, Nesselsucht, Ekzeme, Nahrungsmittelallergien oder gar Anaphylaxie. Da Pollen, Tierhaare, Hausstaubmilben, Schimmelpilze, Insektengifte, Medikamente und Nahrungsmittel als häufige Auslöser gelten, ist es entscheidend, das Allergierisiko durch eine frühzeitige Erkennung und Behandlung der Schilddrüsenunterfunktion zu senken.
Was sind Allergien? Übersicht über allergische Reaktionen und ihre Auslöser
Allergien sind häufig vorkommende und komplexe Erkrankungen, die Millionen von Menschen weltweit betreffen und Überempfindlichkeitsreaktionen unseres Immunsystems auf bestimmte Substanzen darstellen, die als Allergene bezeichnet werden. Für die meisten Menschen sind diese Substanzen harmlos, jedoch kann bei allergischen Personen das Immunsystem überschießend auf sie reagieren. Es handelt sich dabei um eine fehlerhafte Erkennungsreaktion, bei der eine eigentlich ungefährliche Substanz fälschlicherweise als Bedrohung angesehen und bekämpft wird.
Allergien lassen sich in verschiedene Kategorien einteilen, die sich nach dem Allergietyp und dem Weg der Exposition richten:
- Inhalationsallergien: Ausgelöst durch Allergene, die über die Atemwege aufgenommen werden, z.B. Pollen, Staubmilbenkot oder Tierhaare
- Nahrungsmittelallergien: Immunreaktionen auf Bestandteile der Nahrung, wie Erdnüsse, Schalentiere, Milch oder Weizen
- Kontaktallergien: Wenn die Haut direkt mit dem Allergen in Berührung kommt, z.B. mit Nickel, Latex oder bestimmten Kosmetika
- Insektengiftallergien: Schwere Reaktionen können bei Stichen von Bienen oder Wespen auftreten
Allergische Reaktionen werden meistens in zwei Phasen eingeteilt: Die IgE-vermittelte Sofortreaktion, die innerhalb von Minuten nach dem Kontakt mit dem Allergen auftritt und Symptome wie Juckreiz, Rötung der Haut, Schwellungen und Niesen auslösen kann, sowie die Zell-vermittelte verzögerte Reaktion, die Stunden bis Tage nach Exposition auftreten und Symptome wie Hautausschlag, Ekzeme oder verschärftes Asthma nach sich ziehen kann.
Diese Reaktionen werden durch die Freisetzung von Histamin und anderen Entzündungsmediatoren aus Mastzellen verursacht, wodurch die typischen allergischen Symptome entstehen. Histamin spielt bei allergischen Reaktionen eine Schlüsselrolle, da es bei Kontakt mit einem Allergen von den Mastzellen freigesetzt wird, was zu bekannten Symptomen wie Juckreiz, Rötung und weiteren führt.
Die Allergietypen werden weiter unterteilt in Typ-I-Allergien (Soforttyp), Typ-II-Allergien (Zytotoxische Allergien), Typ-III-Allergien (Immunkomplex-Allergien) und Typ-IV-Allergien (Spättyp), die jeweils unterschiedliche Mechanismen und zeitliche Muster von Reaktionen beinhalten. Dazu kommen noch die allergischen Reaktionen und ihre Auslöser:
- Pollen: Verursachen saisonale Allergien wie Heuschnupfen.
- Tierhaare: Können Reaktionen wie Asthma oder Nesselsucht auslösen.
- Hausstaubmilben: Sind oft die Ursache für ganzjähriges Asthma.
- Schimmelpilze: Können Atemwegserkrankungen hervorrufen.
- Insektengifte: Können lebensbedrohliche Zustände wie Anaphylaxie hervorrufen.
- Medikamente: Können zu verschiedenen allergischen Reaktionen führen.
- Nahrungsmittel: Können Nahrungsmittelallergien und Anaphylaxie auslösen.
Über die Sensibilisierung, bei der das Immunsystem zum ersten Mal auf das Allergen trifft und spezifische Antikörper dagegen bildet, bis hin zur Reexposition und den darauffolgenden Symptomen, kann eine allergische Reaktion unterschiedlich verlaufen und diverse Symptome verursachen, die lokal oder systemisch sein und verschiedene Organe betreffen können.
Die Allergieauslöser unterscheiden sich individuell und können saisonal wie bei Heuschnupfen aufgrund von Pollen oder ganzjährig sein wie bei einer Allergie gegen Hausstaubmilben. Zu den häufigen Auslösern zählen Pollen, Tierhaare, Hausstaubmilben, Schimmelpilze, Insektengifte, Medikamente und Nahrungsmittel.
Um Allergien zu vermeiden oder zu behandeln, ist es wichtig, die Allergene zu identifizieren und zu vermeiden oder eine Desensibilisierung in Betracht zu ziehen. Die genetische Veranlagung spielt eine Rolle bei der spezifischen Anfälligkeit für Allergene, aber Umweltfaktoren und Lebensgewohnheiten tragen ebenfalls zur Entwicklung von Allergien bei.
Die Beeinträchtigung der Immunfunktion durch Erkrankungen wie die Hashimoto-Thyreoiditis kann dabei das Risiko für allergische Reaktionen beeinflussen, was die Untersuchung von Umwelt- und Lebensstiländerungen im Kontext zunehmender Allergiehäufigkeit besonders relevant macht.
Die Rolle des Immunsystems bei Hashimoto-Thyreoiditis
Die Hashimoto-Thyreoiditis ist eine Autoimmunerkrankung, die das Immunsystem stark beeinflusst und zu einer chronischen Entzündung der Schilddrüse führt. Bei dieser Störung verliert das Immunsystem seine Fähigkeit, zwischen körpereigenen Zellen und fremden Eindringlingen zu unterscheiden, was zu einer Art Selbstangriff führt.
Bei Hashimoto kommt es zu einer Fehlregulation der T-Zellen, welche die körpereigene Schilddrüse angreifen, anstatt sie zu schützen. Sie aktivieren B-Zellen, die dann Antikörper gegen das eigene Gewebe bilden. Diese Antikörper, bekannt als Autoantikörper, sind charakteristisch für Hashimoto und richten sich gegen Schilddrüsenproteine, was die Schilddrüsenzellen schädigt und zerstört.
Mikroskopisch sichtbar wird diese Zerstörung durch eine Infiltration von Lymphozyten und makroskopisch durch eine Vergrößerung der Schilddrüse oder Struma. Genetische Veranlagungen und Umweltfaktoren, von Infektionen über Stress bis hin zu bestimmten Medikamenten, können zur Entstehung dieser Autoantikörper beitragen. Die Selbsttoleranz ist unterbrochen und die Selbst-Antigene werden als fremd erkannt.
Die daraus resultierende chronische Entzündungsreaktion kann langfristig das Immunsystem beeinträchtigen und dessen Empfindlichkeit gegenüber Allergenen verändern. Die anhaltende Stimulation des Immunsystems durch diese Entzündung sorgt für einen Zustand erhöhter Alarmbereitschaft, der zu einer Übersensibilität gegenüber normalerweise harmlosen Allergenen führen kann.
Die Störungen der Immunregulation bei der Hashimoto-Thyreoiditis sind nicht auf die Schilddrüse beschränkt. Sie beeinflussen die Balance des Immunsystems insgesamt und können dadurch auch auf die Schilddrüsenhormonproduktion und weitere regulatorische Prozesse im Körper einwirken. Diese regulatorischen Verschiebungen im Immunsystem können somit einen erheblichen Einfluss auf die Entwicklung von Allergien haben, was das Verständnis der molekularen Mechanismen dieser Wechselwirkung essenziell macht.
Jeder Aspekt – von der Zerstörung der Schilddrüsenzellen bis hin zu den Schwankungen der Schilddrüsenhormonspiegel – führt zu mannigfaltigen Auswirkungen auf die Gesundheit, darunter Herz-Kreislauf-, neurologische, endokrine, gastrointestinale und Hauterkrankungen und verdeutlicht somit die Bedeutung der Schilddrüse für die systemische Gesundheit und das Gleichgewicht des Immunsystems.
Direkte Verknüpfung zwischen Hashimoto und erhöhtem Allergierisiko
Die direkte Verknüpfung zwischen der Hashimoto-Thyreoiditis und einem erhöhten Risiko für Allergien ist ein Bereich intensiver Forschung. Patienten mit Hashimoto zeigen häufiger allergische Reaktionen, und die Frage nach dem Warum fordert uns heraus, in die Tiefen des Immunsystems einzutauchen. Es zeigt sich, dass diese Verbindung durch verschiedene immunologische Störungen und Mechanismen hergestellt wird, die auf unterschiedliche Weise zur Sensibilisierung gegenüber Allergenen beitragen.
Eine zentrale Rolle spielt dabei die Störung in der Immuntoleranz. Normalerweise schützt diese Toleranz vor einer Immunantwort gegen körpereigene Strukturen oder harmlose externe Antigene. Bei Hashimoto wird diese fein abgestimmte Toleranz allerdings durchbrochen, was zur Folge hat, dass das Immunsystem nicht mehr zwischen „gefährlich“ und „ungefährlich“ unterscheiden kann. Diese Dysregulation führt dazu, dass das Immunsystem überaktiv wird und auch auf eigentlich harmlose Substanzen wie Pollen oder Nahrungsmittelproteine überreagiert, was die Entstehung von Allergien begünstigt.
Ein weiterer Aspekt ist die Kreuzreaktivität von Antikörpern. Die bei Hashimoto produzierten Autoantikörper können nicht nur Schilddrüsenzellen angreifen, sondern auch ähnliche Strukturen in anderen Körpergeweben oder sogar auf Allergenen erkennen. Dieses Phänomen, bei dem ein Antikörper gegen verschiedene Antigene reagiert, kann die Wahrscheinlichkeit erhöhen, dass es bei Kontakt mit diversen Substanzen zu allergischen Reaktionen kommt.
Die Beeinträchtigung der Barrierefunktionen des Körpers, insbesondere der Haut und der Schleimhäute, ist ebenso ein relevanter Faktor. Die Integrität dieser Barrieren ist entscheidend dafür, wie gut der Körper vor externen Allergenen geschützt ist. Bei Hashimoto können Entzündungsprozesse diese Barrierefunktionen schwächen, was zu einer erhöhten Durchlässigkeit für Allergene und damit zu einer gesteigerten Exposition des Immunsystems gegenüber diesen Stoffen führt. Dies erhöht die Chance auf Sensibilisierung und Allergieentwicklung.
In aktuellen Studien werden diese Beobachtungen näher beleuchtet. Forschungsergebnisse zeigen, dass Patienten mit Hashimoto-Thyreoiditis eine erhöhte Prävalenz allergischer Reaktionen aufweisen. Untersucht werden Zusammenhänge zwischen der Höhe der Schilddrüsenantikörper-Titer und dem Schweregrad von Allergien sowie die Effekte einer beeinträchtigten Schilddrüsenfunktion auf verschiedene Aspekte der Immunantwort.
Wissenschaftliche Studien im Zusammenhang mit Autoimmunerkrankungen und Allergien
Die 2008 durchgeführte Forschungsarbeit von Miriam Ungemach widmete sich der Ermittlung, wie häufig Allergien sowie andere organspezifische autoimmune Störungen bei Individuen mit Autoimmunthyreoiditis (AIT) auftreten.
AIT, eine durch Immunfehlreaktionen hervorgerufene dauerhafte Entzündung der Schilddrüse, wurde dabei bei 100 AIT-Betroffenen durch Befragungen, klinische Begutachtungen und Laboranalysen eingehend studiert und die Daten dann mit den Ergebnissen einer Vergleichsgruppe von 100 gesunden Subjekten gegenübergestellt. Zu den zentralen Erkenntnissen der Untersuchung zählen:
- Eine signifikant höhere Allergie-Prävalenz bei AIT-Erkrankten im Vergleich zur Kontrollgruppe (54 % gegenüber 23 %, p < 0,001).
- Am verbreitetsten unter den Allergien bei AIT-Betroffenen waren Heuschnupfen (32 %), Nahrungsmittelallergien (18 %) und Reaktionen auf Insektengifte (10 %).
- Eine positive Korrelation zwischen der Anzahl der Allergien und dem Schweregrad der AIT, festgestellt anhand der Schilddrüsenantikörper und des TSH-Levels.
- Keine signifikante Erhöhung der Prävalenz anderer, organspezifischer Autoimmunerkrankungen im Vergleich zur Kontrollgruppe (12 % gegenüber 9 %, p = 0,5).
- Zu den am häufigsten vorkommenden weiteren Autoimmunerkrankungen bei AIT-Patienten zählten Typ-1-Diabetes (4 %), Vitiligo (3 %) und perniziöse Anämie (2 %).
Die Forschung führte zu dem Schluss, dass Personen mit AIT ein gesteigertes Allergierisiko tragen, welches wahrscheinlich mit dem Entzündungsausmaß der Schilddrüse in Zusammenhang steht. Die Arbeit liefert aufschlussreiche Informationen über immunologische Abläufe bei AIT und Allergien, sowie über ihre potenziellen Effekte auf die Lebensqualität der Erkrankten.
Die Empfehlung der Studie lautet, AIT-Patienten regelmäßig hinsichtlich Allergien und anderer Autoimmunkrankheiten zu screenen, um eine zeitnahe Diagnose und Therapie zu gewährleisten.
Die Untersuchung von Przybylik-Mazurek und Kollegen aus dem Jahr 2006 zielte darauf ab, die Verbreitungsrate von Autoimmunerkrankungen und Allergien unter Patienten, die an Hashimoto-Krankheit sowie an Morbus Basedow leiden, zu analysieren und miteinander zu vergleichen.
Sowohl Hashimoto-Krankheit als auch Morbus Basedow sind Autoimmunthyreopathien, die durch Störungen im Immunsystem hervorgerufen werden und eine Hypo- bzw. Hyperthyreose bewirken können. Im Rahmen der Studie wurden je 100 mit Schilddrüsenhormonen behandelte Hashimoto-Patienten und mit Thyreostatika therapierte Morbus Basedow-Patienten untersucht. Ihre Daten wurden mit denjenigen von 100 gesunden Individuen in einer Kontrollgruppe verglichen.
Die wesentlichen Befunde der Studie umfassen:
- Eine erheblich gestiegene Allergien-Prävalenz bei beiden Patientengruppen im Vergleich zur Kontrollgruppe, mit 42 % gegenüber 20 % (p < 0,001).
- Die häufigsten Allergien unter den Teilnehmern waren Heuschnupfen (24 %), Nahrungsmittelallergien (12 %) sowie Reaktionen auf Insektengifte (6 %).
- Ein direkter Zusammenhang zwischen der Zahl der Allergien und der Dauer der Schilddrüsenerkrankung lag vor, wobei die Hashimoto-Krankheit durchschnittlich 8,5 Jahre und Morbus Basedow etwa 6,5 Jahre bestanden.
- Keine signifikant erhöhte Prävalenz anderer Autoimmunerkrankungen und Allergien im Vergleich zur Kontrollgruppe, mit 14 % gegenüber 10 % (p = 0,3).
- Die gängigsten weiteren Autoimmun- und Allergieerkrankungen unter den Studienteilnehmern waren rheumatoide Arthritis (4 %), atopische Dermatitis (3 %) und Vitiligo (2 %).
Zusammenfassend folgert die Studie, dass Individuen mit Autoimmunthyreopathien ein gestiegenes Risiko für Allergien aufweisen, welches womöglich mit der Dauer und der Intensität der Schilddrüsenerkrankung im Zusammenhang steht. Diese Forschungsarbeit liefert zusätzliche Belege für die immunologischen Verbindungen zwischen Autoimmunthyreopathien und allergischen Reaktionen.
Die Autoren schlagen vor, dass regelmäßige Untersuchungen auf Allergien sowie weitere Autoimmun- und Allergieerkrankungen bei Betroffenen durchgeführt werden sollten, um eine zeitgerechte Diagnose und Behandlung sicherzustellen.
Die von Zhang et al. durchgeführte Studie aus dem Jahr 2022 verfolgte das Ziel, die Prävalenz von Allergien und anderen Autoimmunerkrankungen bei Personen mit Autoimmunthyreopathien (AIT) zu ermitteln. AIT stehen für Schilddrüsenerkrankungen, die aufgrund einer Dysfunktion des Immunsystems entstehen und entweder zu einer Unterfunktion oder Überfunktion der Schilddrüse führen können.
Diese breit angelegte Studie bezog 434 Patienten mit AIT ein und charakterisierte diese mithilfe von Fragebögen sowie klinischen und laborchemischen Untersuchungen. Als Vergleichsgruppe dienten 434 gesunde Individuen ohne AIT.
Die wichtigsten Ergebnisse der Studie sind:
- AIT-Betroffene wiesen eine signifikant höhere Allergieprävalenz auf im Vergleich zur Kontrollgruppe (36,4 % gegenüber 19,8 %, p < 0,001).
- Unter den AIT-Patienten waren Heuschnupfen (18,9 %), Nahrungsmittelallergien (10,6 %) und Insektengiftallergien (6,9 %) die vorherrschenden Allergien.
- Die Level der Schilddrüsenperoxidase-Antikörper (TPOAb) und Thyreoglobulin-Antikörper (TgAb) waren bei den AIT-Patienten deutlich höher als in der Kontrollgruppe (p < 0,001).
- Eine positive Korrelation wurde zwischen den TPOAb- und TgAb-Konzentrationen und der Allergienanzahl bei AIT-Betroffenen festgestellt (p < 0,05).
- Eine signifikant gesteigerte Prävalenz anderer Autoimmunerkrankungen im Vergleich zur Kontrollgruppe zeigte sich für AIT-Patienten nicht (10,8 % gegenüber 8,8 %, p = 0,3).
- Zu den am häufigsten vorkommenden anderen Autoimmunerkrankungen bei AIT-Patienten zählten Typ-1-Diabetes (3,5 %), Vitiligo (2,8 %) und rheumatoide Arthritis (2,3 %).
Als Schlussfolgerung legt die Studie nahe, dass Personen mit AIT einem höheren Allergierisiko ausgesetzt sind, das vermutlich mit den erhöhten Schilddrüsenautoantikörperwerten in Verbindung steht. Diese Forschung trägt zur Bestätigung der immunologischen Verknüpfungen zwischen AIT und Allergieneigung bei.
Aufgrund der Ergebnisse empfehlen die Forschenden eine regelmäßige Untersuchung der AIT-Patienten auf Allergien und andere Autoimmunerkrankungen, um eine frühzeitige Erkennung sowie Therapieeinleitung zu erleichtern.
Die Diagnose von Hashimoto und Allergien und die Herausforderungen bei der Differenzialdiagnose
Zur Diagnose der Hashimoto-Thyreoiditis wird in der Regel eine Kombination aus klinischen Symptomen, Bluttests und möglicherweise einer Ultraschalluntersuchung der Schilddrüse herangezogen. Die Anamnese dient der Erhebung der Krankengeschichte und der aktuellen Beschwerden, um mögliche Risikofaktoren, Auslöser und Symptome von Hashimoto und Allergien zu erfassen.
Fragen zur Familienanamnese, zu möglichen Umweltbelastungen oder zu spezifischen Symptomen sind dabei wesentlich. Bei der körperlichen Untersuchung werden unter anderem die Schilddrüse, der Hautzustand und die Lunge beurteilt.
Laboruntersuchungen bilden einen weiteren entscheidenden Schritt. Zu den Schlüsseltests bei Hashimoto gehören die Messung der Schilddrüsenhormone (TSH, T3, T4) sowie der Nachweis von Antikörpern gegen Schilddrüsenenzyme wie die Thyreoperoxidase (TPO) und das Thyreoglobulin (TG). Eine erhöhte Konzentration dieser Antikörper deutet auf eine Autoimmunreaktion gegen die Schilddrüse hin.
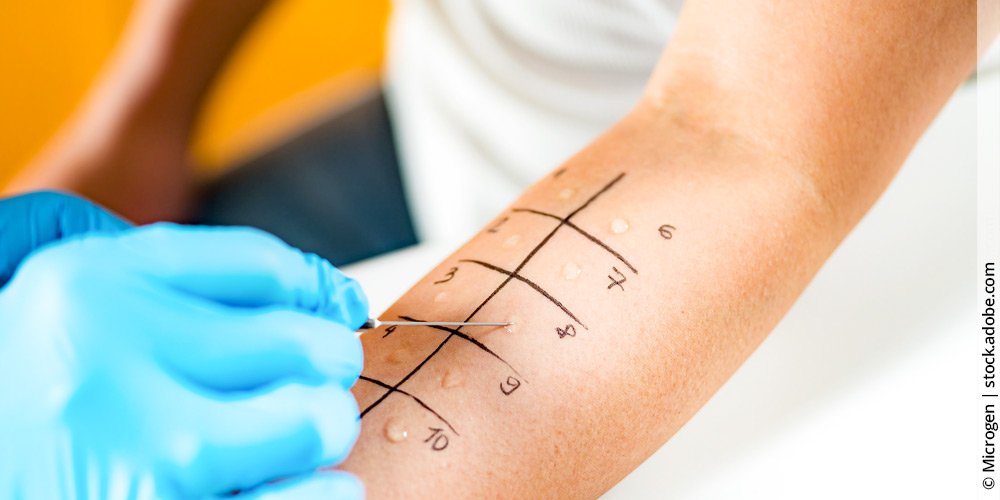
Für die Diagnose von Allergien werden Hauttests oder Bluttests eingesetzt, um IgE-vermittelte Allergien zu erkennen. Bei Hauttests wird eine Reaktion auf aufgetragene Allergene durch Schwellung und Rötung an der Teststelle sichtbar. Die Bluttests detektieren spezifisches IgE gegen vermutete Allergene.
Die Differenzierung zwischen Hashimoto und Allergien kann durch überlappende Symptome wie Müdigkeit, Erschöpfung und Gewichtsveränderungen herausfordernd sein. Zudem sind die Manifestationen von Allergien vielfältig und teilweise subtil, was die Identifikation des Auslösers erschweren kann. In manchen Fällen können Provokationstests oder diagnostische Eliminationsdiäten erforderlich sein, um Nahrungsmittelallergien zu verifizieren.
Bildgebungsuntersuchungen wie Ultraschall oder Szintigrafie können dazu beitragen, strukturelle oder funktionelle Veränderungen der Schilddrüse zu identifizieren, während Röntgen und CT/MRT bei der Visualisierung von Lungen oder Gehirn Anwendung finden, um allergische oder asthmatische Reaktionen bzw. neurologische Folgen einer Schilddrüsenunterfunktion sichtbar zu machen.
Die Behandlung von Hashimoto und das Management von Allergien
Für die Behandlung der Hashimoto-Thyreoiditis und das Management von Allergien ist es essenziell, beide Zustände mit einem holistischen und individualisierten Ansatz zu betrachten und zu behandeln. Diese Erkrankungen mögen zwar unabhängig erscheinen, jedoch können gemeinsame Mechanismen und Triggerpunkte ein nuanciertes, aufeinander abgestimmtes Vorgehen erfordern. Es geht dabei nicht nur um die Symptomlinderung, sondern auch um die Verbesserung der Lebensqualität.
- Hormonersatztherapie: Die Standardbehandlung bei Hashimoto-Thyreoiditis besteht in der Regel aus der Einnahme von synthetischen Schilddrüsenhormonen wie Levothyroxin. Diese Therapie wird individuell dosiert, um die Schilddrüsenunterfunktion auszugleichen und die TSH-Werte im Normbereich zu halten, was nicht nur Symptome lindert, sondern auch der Progression der Erkrankung entgegenwirken kann.
- Entzündungshemmende Medikation: Für die Reduzierung der Entzündung und des Schmerzes kommen entzündungshemmende Medikamente wie NSAR, Kortikosteroide oder Immunmodulatoren zum Einsatz. Diese müssen sorgfältig abgewogen und begrenzt werden, um Nebenwirkungen und Immunsuppression zu vermeiden.
- Immunmodulatorische Therapie: Eine experimentelle Behandlungsoption bilden immunmodulatorische Medikamente, die auf die Regulation des Immunsystems und die Hemmung der Autoantikörperbildung ausgerichtet sind. Diese Therapieform muss sorgfältig kontrolliert und überwacht werden, um Effektivität und Sicherheit zu garantieren.
Für das Management von Allergien ist es zentral, die auslösenden Allergene zu identifizieren und zu vermeiden. Dabei kann es sich um einfache Schritte handeln wie regelmäßiges Wechseln von Bettwäsche oder Meiden bestimmter Nahrungsmittel. Medikamente wie Antihistaminika und Kortikosteroide werden eingesetzt, um akute und chronische allergische Reaktionen zu behandeln. Bei einigen Allergien kann zudem eine langfristige Allergenimmuntherapie dazu beitragen, die Überempfindlichkeit des Immunsystems langsam zu reduzieren.
Patienten, die sowohl an Hashimoto als auch an Allergien leiden, müssen mögliche Wechselwirkungen zwischen den Behandlungen beachten und ihre Therapien entsprechend koordinieren. Enger Austausch mit Ärzten ist dabei unerlässlich, um Medikamenteninteraktionen zu vermeiden und Behandlungen optimal anzupassen.
Psychologische Unterstützung spielt eine wichtige Rolle, um dem emotionalen Stress, der durch chronische Erkrankungen entstehen kann, zu begegnen. Ein zentraler Pfeiler des umfassenden Ansatzes ist es, den Patienten nicht nur medizinisch, sondern auch emotional zu betreuen und ihm damit zu einem besseren Wohlbefinden zu verhelfen.
Praktische Tipps zur Risikominimierung
Um das Risiko einer Verschlechterung der Symptome von Hashimoto-Thyreoiditis und das Auftreten von Allergien zu minimieren, gibt es praktische Ratschläge, die helfen können, das Wohlbefinden zu verbessern und den Gesundheitszustand zu stabilisieren.
- Ernährung: Eine ausgewogene Ernährung, die reich an entzündungshemmenden Nährstoffen ist, kann bei der Minimierung von Symptomen sowohl bei Hashimoto-Thyreoiditis als auch bei Allergien unterstützen. Lebensmittel, die reich an Omega-3-Fettsäuren, Antioxidantien und Ballaststoffen sind, wie zum Beispiel fetter Fisch, Beeren, Nüsse und Samen sowie Gemüse und Früchte, sollten einen Hauptbestandteil der Ernährung ausmachen. Einige Experten empfehlen auch eine glutenfreie oder Autoimmun-Paleo-Diät, obwohl es wichtig ist, dass solche Ernährungsumstellungen unter ärztlicher Aufsicht und Beratung mit Ernährungsexperten stattfinden.
- Vermeidung von Allergenen: Wichtig für Allergiker ist das Meiden von bekannten Allergieauslösern. Hausstaubmilbenallergiker können durch regelmäßiges Waschen der Bettwäsche und durch Verwendung von allergendichten Schutzbezügen für Matratzen und Kissen ihre Exposition reduzieren. Pollenallergiker profitieren von geschlossenen Fenstern während der Hochsaison und der Verwendung von Pollenschutzgittern.
- Stressmanagement: Da Stress die Symptome von Hashimoto und Allergien exazerbieren kann, ist es wichtig, effektive Techniken zur Stressreduzierung zu etablieren. Dazu gehören Entspannungstechniken wie Meditation, Yoga, tiefe Atmung oder progressive Muskelentspannung.
- Regelmäßige Bewegung: Leichte bis mäßige regelmäßige Aktivität kann die Entzündung im Körper verringern, das Immunsystem stärken und zur Hormonregulation beitragen. Es wird empfohlen, eine Form der Bewegung zu wählen, die als angenehm empfunden wird, um die Fortführung zu fördern.
- Guter Schlaf: Eine ausreichende und regelmäßige Schlafdauer ist entscheidend für eine gesunde Immunfunktion und kann helfen, Immunreaktionen auszugleichen. Es wird empfohlen, einen konsistenten Schlafplan zu etablieren und förderliche Schlafgewohnheiten zu pflegen.
- Bedeutung von regelmäßigen ärztlichen Kontrollen: Es ist wichtig, regelmäßige Arztbesuche wahrzunehmen, um den Verlauf von Hashimoto-Thyreoiditis und Allergien zu überwachen. Hierbei kann die Medikamenteneinstellung angepasst und frühzeitig auf Veränderungen im Krankheitsbild reagiert werden.
Fazit
Die Interaktion zwischen Hashimoto-Thyreoiditis und Allergien ist ein komplexes Geflecht, das die Bedeutung von immunregulatorischen Prozessen hervorhebt. Bei Personen mit Hashimoto-Thyreoiditis kann eine gestörte Immunregulation zu einer erhöhten Anfälligkeit für Allergien führen, was das Management dieser Konditionen herausfordernd gestaltet. Diese Herausforderung wird dadurch verstärkt, dass die Symptome beider Erkrankungen vielseitig und teilweise ähnlich sein können, was eine gründliche Diagnostik erfordert.
Um diesen Herausforderungen zu begegnen und eine angepasste Behandlung zu ermöglichen, sind präzise Diagnoseverfahren und -tests, sowie regelmäßige ärztliche Untersuchungen und ein dynamisches Anpassen der Behandlungsstrategien unentbehrlich. Die Therapien sind multidimensional:
Hormonersatztherapien helfen, die Schilddrüsenunterfunktion bei Hashimoto-Patienten zu regulieren. Lebensstiländerungen können ergänzend wirken, um Symptome zu lindern und die Lebensqualität zu verbessern. Allergenvermeidung bietet bei Allergien eine essenzielle Basis, während medikamentöse Therapien wie Antihistaminika und Kortikosteroide, sowie auf längere Sicht eine Immuntherapie, Unterstützung bieten können.
Ernährung, körperliche Aktivität, Stressmanagement und ausreichender Schlaf werden als wichtige Faktoren zur Symptomkontrolle und Verbesserung des Wohlbefindens hervorgehoben. Ein proaktives Selbstmanagement und fundierte Informationen zur eigenen Erkrankung ermöglichen es den Betroffenen, an medizinischen Entscheidungen mitzuwirken und sie passend für ihre Situation zu gestalten.
Die Aufklärung der Patienten spielt eine zentrale Rolle; wer versteht, was mit dem eigenen Körper geschieht, kann besser mit der Situation umgehen und selbstständig Entscheidungen für seine Gesundheit treffen. So kommt dem Selbstmanagement ein immenser Stellenwert zu, der die Lebensqualität signifikant erhöhen kann.
Häufig gestellte Fragen
Könnte die Autoimmunreaktion bei Hashimoto-Thyreoiditis die Anfälligkeit für Allergien beeinflussen?
Ja, es wird angenommen, dass die chronische Autoimmunreaktion, die bei Hashimoto-Thyreoiditis auftritt, das Immunsystem so modifizieren kann, dass es anfälliger für weitere Fehlregulationen wird. Die gesteigerte Aktivität von B-Zellen kann zur vermehrten Produktion von Immunglobulin E (IgE) führen, welches bei der Entstehung von Allergien eine Schlüsselrolle spielt.
Wie könnte die Veränderung der Immunzellpopulation bei Hashimoto-Thyreoiditis Allergien fördern?
Bei Hashimoto-Thyreoiditis kommt es oft zu einer Verschiebung der Immunzellpopulationen. Eine Zunahme der Th2-Zellen, die für die humoralen Immunantworten verantwortlich sind, kann die Bereitschaft des Immunsystems erhöhen, auf Allergene mit der Produktion von IgE zu reagieren, statt über Th1-Zellen vermittelte zelluläre Immunantworten zu fördern.
Welche Rolle spielt die Schilddrüsenfunktion in der Entwicklung von Allergien?
Eine Fehlfunktion der Schilddrüse kann das Immunsystem beeinflussen, da Schilddrüsenhormone auf verschiedene Immunzellen regulatorisch wirken. Bei Hashimoto-Thyreoiditis kann die resultierende Hypothyreose das Immunsystem weiter dysregulieren und die Balance zwischen Th1- und Th2-Antworten verschieben, was eine höhere Neigung zu allergischen Reaktionen bedeuten kann.
Besteht ein Zusammenhang zwischen der medikamentösen Behandlung von Hashimoto-Thyreoiditis und dem Auftreten von Allergien?
Obwohl Schilddrüsenersatztherapien üblicherweise gut vertragen werden, gibt es Berichte über Allergien gegenüber Bestandteilen der Medikation, wie z.B. gegenüber bestimmten Füllstoffen. Jedoch ist unklar, ob die medikamentöse Behandlung selbst die Inzidenz von Allergien bei Betroffenen erhöht.
Kann eine genetische Prädisposition sowohl für Hashimoto-Thyreoiditis als auch für Allergien verantwortlich sein?
Ja, genetische Faktoren spielen sowohl bei Autoimmunerkrankungen als auch bei Allergien eine wichtige Rolle. Individuen mit einer genetischen Veranlagung für eine überaktive Immunantwort könnten demnach ein erhöhtes Risiko für beide Erkrankungen haben.
Sind Personen mit Hashimoto-Thyreoiditis generell anfälliger für Entzündungen, und wie beeinflusst das Allergien?
Patienten mit Hashimoto-Thyreoiditis weisen oft ein erhöhtes Niveau an inflammatorischen Zytokinen auf. Diese chronische entzündliche Umgebung kann das Immunsystem sensibilisieren und so den Körper anfälliger für allergische Reaktionen machen, die auch eine entzündliche Komponente haben.
Können Veränderungen im Darmmikrobiom bei Hashimoto-Thyreoiditis die Häufigkeit von Allergien beeinflussen?
Es gibt Hinweise darauf, dass das Darmmikrobiom eine erhebliche Rolle im Immunsystem spielt. Veränderungen im Mikrobiom bei Hashimoto-Thyreoiditis könnten die Darmimmunität beeinträchtigen und über diesen Weg die Entstehung von Allergien begünstigen, insbesondere bei Nahrungsmittelallergien.
Wie könnte oxidativer Stress, der mit Hashimoto-Thyreoiditis in Verbindung gebracht wird, zur Entwicklung von Allergien beitragen?
Oxidativer Stress, der durch die chronische Entzündungsreaktion bei Hashimoto-Thyreoiditis entsteht, kann zu einer Schwächung der Barrierefunktion führen. Diese Schwächung kann die Durchlässigkeit für Allergene erhöhen und damit die Wahrscheinlichkeit von allergischen Reaktionen steigern.
Könnten umweltbedingte Faktoren eine Rolle bei der Entwicklung von Allergien bei Personen mit Hashimoto-Thyreoiditis spielen?
Ja, Umweltfaktoren wie Rauchen, Luftverschmutzung und Ernährung können das Immunsystem beeinflussen. Bei Menschen mit Hashimoto-Thyreoiditis könnte diese Beeinflussung dazu führen, dass das bereits fehlregulierte Immunsystem stärker auf Allergene reagiert.
Spielt Vitamin-D-Mangel eine Rolle bei der höheren Allergieanfälligkeit von Hashimoto-Patienten?
Vitamin D hat immunmodulatorische Eigenschaften und ein Mangel daran wird mit einer gesteigerten Anfälligkeit für Autoimmunerkrankungen wie Hashimoto-Thyreoiditis in Verbindung gebracht. Ein Vitamin-D-Mangel könnte also indirekt auch zu einer höheren Inzidenz von Allergien beitragen, indem das Immunsystem weiter dysreguliert wird.
Ist die Diagnose von Allergien bei Hashimoto-Patienten durch die Ähnlichkeit der Symptome erschwert?
Allergische Symptome können denen der Hashimoto-Thyreoiditis ähneln, wie Müdigkeit und eine geschwächte Immunfunktion. Dies kann die Diagnose und Behandlung von Allergien bei diesen Patienten komplizieren, da Symptome fälschlicherweise der Schilddrüsenerkrankung zugeschrieben werden könnten.
Welche Rolle spielen Geschlechtshormone bei der Allergiehäufigkeit in Verbindung mit Hashimoto-Thyreoiditis?
Frauen sind häufiger von Hashimoto-Thyreoiditis betroffen als Männer und weisen auch eine höhere Prävalenz für Allergien auf. Hormonelle Schwankungen, besonders von Östrogen und Progesteron, können Immunantworten beeinflussen und zur Entwicklung von Allergien bei diesen Personen beitragen.
Könnte eine langfristige Immuntherapie bei Hashimoto-Thyreoiditis das Risiko für Allergien reduzieren?
Eine gezielte Immuntherapie mit dem Ziel, die Autoimmunantwort zu modulieren, könnte theoretisch auch das Risiko für allergische Reaktionen reduzieren. Allerdings ist dies ein komplexes Thema, und solche Therapieansätze müssen individuell abgestimmt und eingehend erforscht werden.
Welche vorbeugenden Maßnahmen könnten Hashimoto-Patienten ergreifen, um das Risiko für Allergien zu minimieren?
Eine ausgeglichene Ernährung, die Vermeidung bekannter Umweltallergene und Rauchverzicht sind allgemeine Maßnahmen, die helfen können, das Allergierisiko zu senken. Zudem könnte eine regelmäßige Überwachung und Anpassung der Schilddrüsenhormontherapie dazu beitragen, das Immunsystem zu stabilisieren und die Inzidenz von Allergien zu reduzieren.
Quellenangaben
Zhang C, Hong C, Lian X, Wen L, Xu K, Tian Z, Si W, Li Y. Correlations of thyroid autoantibodies with allergic diseases: A case-control study of 434 Chinese patients. Medicine (Baltimore). 2022 Jul 29;101(30):e29871. doi: 10.1097/MD.0000000000029871. PMID: 35905200; PMCID: PMC9333515, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9333515/
Przybylik-Mazurek E, Kotlinowska B, Kasztelnik M, Stefańska A, Huszno B. Choroby z autoagresji i alergiczne u pacjentów z chorobami Hashimoto i Gravesa-Basedowa [Autoimmunological and allergic disorders with Hashimoto and Graves disease]. Przegl Lek. 2006;63(9):719-22. Polish. PMID: 17479856, https://pubmed.ncbi.nlm.nih.gov/17479856/
Najafipour M, Zareizadeh M, Najafipour F. Relationship between Chronic urticaria and autoimmune thyroid disease. J Adv Pharm Technol Res. 2018 Oct-Dec;9(4):158-161. doi: 10.4103/japtr.JAPTR_342_18. PMID: 30637235; PMCID: PMC6302681, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6302681/
Mikosch P, Aistleitner A, Oehrlein M, Trifina-Mikosch E. Hashimoto’s thyroiditis and coexisting disorders in correlation with HLA status-an overview. Wien Med Wochenschr. 2023 Feb;173(1-2):41-53. doi: 10.1007/s10354-021-00879-x. Epub 2021 Sep 15. PMID: 34524590; PMCID: PMC9877058, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9877058/
Concha LB, Chang CC, Szema AM, Dattwyler RJ, Carlson HE. IgE antithyroid antibodies in patients with Hashimoto’s disease and chronic urticaria. Allergy Asthma Proc. 2004 Sep-Oct;25(5):293-6. PMID: 15603201, https://pubmed.ncbi.nlm.nih.gov/15603201/
Amino N, Hidaka Y, Takano T, Izumi Y, Tatsumi KI, Nakata Y. Association of seasonal allergic rhinitis is high in Graves‘ disease and low in painless thyroiditis. Thyroid. 2003 Aug;13(8):811-4. doi: 10.1089/105072503768499699. PMID: 14558923, https://pubmed.ncbi.nlm.nih.gov/14558923/
Takeoka K, Hidaka Y, Hanada H, Nomura T, Tanaka S, Takano T, Amino N. Increase in serum levels of autoantibodies after attack of seasonal allergic rhinitis in patients with Graves‘ disease. Int Arch Allergy Immunol. 2003 Nov;132(3):268-76. doi: 10.1159/000074309. PMID: 14646389, https://pubmed.ncbi.nlm.nih.gov/14646389/